Бронхолёгочная дисплазия
Бронхолёгочная дисплази́я (БЛД) — хроническое заболевание, развивающееся у недоношенных детей в связи с проведением искусственной вентиляции лёгких, имеющее в основе повреждение слаборазвитых бронхов и лёгких давлением, объёмом и кислородом высокой концентрации, и проявляющееся тахипноэ, диспноэ, гипоксемией, стойкими обструктивными нарушениями и характерными рентгенологическими изменениями.
| Бронхолёгочная дисплазия | |
|---|---|
 | |
| МКБ-11 | KB29.0 |
| МКБ-10 | P27.1 |
| МКБ-10-КМ | P27.1 |
| МКБ-9 | 770.7 |
| DiseasesDB | 1713 |
| MedlinePlus | 001088 |
| eMedicine | ped/289 |
| MeSH | D001997 |
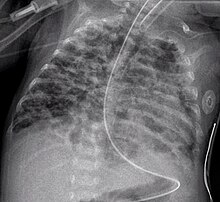
Определения и диагностика править
- Клиническое определение
Критерием диагностики БЛД является потребность в кислороде в 36 недель скорректированного гестационного возраста. Доказано, что потребность в кислороде в сроке 36 недель постконцептуального возраста является предиктором долгосрочного нарушения лёгочной функции. Недостатком данного определения является заложенная в нём субъективность в подходе к определению потребности в кислороде, что допускает существенную вариабельность в частоте диагностики БЛД в различных учреждениях.
- Физиологическое определение БЛД
Некоторые авторы (Michele C. Walsh et al.) показали, что для унификации и более точной диагностики БЛД возможно использование пробы с комнатным воздухом. Диагноз БЛД предлагается ставить при сатурации менее 90% после 30 мин дыхания комнатным воздухом. Таким образом, можно говорить об истинной кислородозависимости в отличие от субъективно определённой потребности в кислороде.
Краткая историческая справка править
Термин БЛД был предложен W. J. Northway в 1967 году на основании наблюдения и анализа рентгенограмм и патолого-анатомических заключений 32 недоношенных детей, находившихся на искусственной вентиляции лёгких. Критерии БЛД были предложены E. Bankalary в 1979 году. Изначально — дети после респираторный дистресс-синдром новорождённых (РДС новорождённых), после ИВЛ и ингаляции 80-100 % кислорода более 150 часов (формула A. Philip (1975): кислород + давление + время). Определение Bankalary — ИВЛ в течение первых 3 дней жизни, ДН в возрасте 28 суток. Появление термина «новая БЛД» — следствие патоморфоза заболевания.
1)Килород-зависимая БЛД 2)Кислород-независимая БЛД
Эпидемиология править
Этот раздел не завершён. |
Этиология править
В основе этиологии БЛД лежат анатомическая и физиологическая незрелость лёгких недоношенного в совокупности с баротравмой и токсическим действием кислорода при ИВЛ. Определённую роль играют также такие факторы, как сопутствующие заболевания лёгких (напр., болезнь гиалиновых мембран), врождённые пороки сердца, инфекции, отёк лёгких (в том числе, вследствие избыточной инфузионной терапии), лёгочная гипертензия, генетическая предрасположенность и гиповитаминозы А и Е.
Незрелые лёгкие недоношенного ребёнка характеризуются дефицитом сурфактанта — естественного поверхностно-активного вещества, препятствующего спадению альвеол на выдохе и необходимого для реализации бактерицидного механической эвакуации слизи реснитчатым эпителием. Сурфактант начинает синтезироваться на 20-24 неделе гестации, необходимый уровень продукции достигается к 35-36 неделе. Особенно интенсивный выброс сурфактанта происходит во время родов. У недоношенных детей имеет место как недостаточный синтез, так и недостаточный выброс сурфактанта. При этом дефицит синтеза связан не только с рождением на ранних сроках гестации, но и с угнетением синтеза сурфактанта вследствие сопутствующей патологии (гипоксия, инфекции).
БЛД имеет элемент ятрогении — ИВЛ, особенно в жёстких режимах, сопряжена с баротравмой бронхиолярной и лёгочной тканей, при этом токсическое действие высоких концентраций кислорода вдыхаемой смеси также приводит к повреждению эпителия, развитию отёка лёгочной ткани и пропитыванию её белком. В итоге оба фактора приводят к снижению растяжимости альвеол, что по механизму порочного круга усугубляет баротравму.
По У.Норсвей и соавт. (1967), различают 4 стадии формирования БЛД, согласно результатам патологоанатомических исследований: первая стадия (1—3-й дни жизни) — выраженный альвеолярный и интерстициальный отек с гиалиновыми мембранами, ателектазами и некрозами эндотелия бронхиол; вторая стадия (4—10-й дни жизни) — ателектазы становятся более распро страненными и чередуются с участками эмфиземы, распространяются участки некрозов и репарации эпителия бронхиол, некротические массы заполняют воздухоносные пути, а на рентгенограмме грудной клетки — «воздушная бронхограмма», легочные поля местами затемнены, но очевидны и участки интерстициальной эмфиземы; третья стадия (11—ЗО-й дни жизни) — распространенная метаплазия и гиперплазия эпителия бронхов и бронхиол, участки эмфиземы, окруженные зонами ателектаза, массивный интерстициальный фиброз и отек с истончением базальных мембран, альвеол, на рентгенограмме — участки воспаления, зоны ателектазов и появление кист; четвертая стадия (второй месяц жизни) — массивный фиброз легких с деструкцией альвеол и стенок воздухоносных путей (с метаплазией эпителия), гипертрофия мышечного слоя бронхиол, уменьшение количества легочных артериол и капилляров с гипертрофией мышечного слоя артериол и венул, рентгенологически — массивный фиброз легких с отеком и зонами воспаления, уплотнений. Итак, морфологической основой БЛД является развитие интерстициального и внутриальвеолярного фиброза на фоне незрелых анатомических структур легких. Участки интерстициального фиброза выявляют на секции у детей, умерших от СДР, сочетающегося с ВЖКIII—IV степени, уже в конце первой — начале второй недели жизни (Дементьева Г.М. и др., 2000; Попов С.Д., 2002). В дальнейшем фиброзные изменения в легких становятся более распространенными, при гистологическом исследовании (у умерших от СДР) обнаруживают обширные поля ателектазов, дегенеративные изменения в альвеолоцитах и эпителии бронхов, гиперплазию и метаплазию эпителия бронхов в многослойный плоский в сочетании с мелкими участками эмфиземы. Межальвеолярные перегородки утолщены, отечны; наблюдается пролиферация фибробластных элементов в интерстиции с гиперпродукцией волокнистых структур. В некоторых участках легких отмечается полная облитерация просвета респираторного отдела легких (бронхиол, альвеолярных ходов, альвеол). Нередко на секции выявляют и гиалиновые мембраны. В патогенезе указанных поражений решающее значение отводят: • незрелости легочной ткани; • чрезмерному образованию перекисных соединений; • недостаточной активности системы антиоксидантной защиты, что и способствует деструктивным процессам в легких; • отек легких в первые дни жизни способствует этим процессам. На ЭКГ и ЭхоКГ по мере прогрессирования БЛД закономерно отмечают гипертрофию правого желудочка, повышение резистентности легочных сосудов, а затем и гипертрофию левого желудочка. Таким образом, БЛД— хронический воспалительный процесс в легких смешанного генеза. Маркеры хронической воспалительной реакции при БЛД. В бронхоальвеолярном лаваже у детей с БЛД находят повышенное содержание нейтрофилов с увеличенной продолжительностью жизни, повышенную активность эластазы, фибронектина, а также такие медиаторы воспаления, как лейкотриены, фактор активации тромбоцитов. В суточной моче этих детей в первую неделю жизни увеличено выделение десмозина, указывающее на повышенную деградацию эластазы легких. Повышение продукции эластазы, разрушающей эластин альвеолярной стенки, может привести к нарушению формирования и роста легкого, гиперреактивности бронхов и легочных сосудов. Повышенная концентрация провоспалительныхцитокинов (IL1, IL6, IL8, TNFa) вносит свой вклад в характерную для детей с БЛД бронхоконстрикцию и вазоконстрикцию артериол легких, повышенную проница- емость альвеолярно-капилярных стенок. Решающую роль в формировании и поддержании хронического воспалительного процесса в легких при БЛД, на наш взгляд, играют активированные материнские лимфоциты, попавшие к ребенку и обусловливающие на фоне своеобразного гормонального фона клеточную гиперплазию соединительной ткани его легких. БЛД — вариант хронической обструктивной болезни легких (ХОБЛ). Обструктивный синдром у детей с БЛД может быть обусловлен как стойкими морфологическими изменениями стенки дыхательных путей, гиперплазией мышечного слоя стенки бронхиол, обструктивным бронхиолитом, так и быть функциональным, связанным с гиперреактивностью — бронхоспазмом на холодный воздух, физическую нагрузку, инфекцию, а возможно, и на аэрозольные антигены. У разных больных БЛД удельный вес упомянутых компонентов в генезе обструктивного синдрома, конечно, различен.
Клиника править
Начальные стадии БЛД характеризуются тем, что обычно у недоношенного ребенка при проведении ИВЛ по поводу СДР не удается через неделю «уйти» от жестких параметров ИВЛ, «зависимости» от высоких величин FiO2- При попытке уменьшить инспираторное давление (PIP) или снизить концентрацию кислорода во вдыхаемой кислородно-воздушной смеси (Fio2 ) развивается дыхательная недостаточность с гипоксемией и гиперкапнией. Необходимость высокого PIP обусловлена повреждением и деструкцией воздухоносных путей, уменьшением легочной растяжимости из-за фиброза и потери эластических волокон. Зависимость от высокого Fio2 связана с гибелью, снижением количества легочных капилляров и артериол, нарушениями капиллярно-альвеолярного обмена газов при фиброзе интерстиция, отеке легочной ткани. Грудная клетка у ребенка приобретает бочкообразную форму, вздута, увеличен ее переднезадний размер (при СДР I типа она имеет вид «спичечного коробка»), имеется втяжение межреберий при дыхании. Отмечается одышка с затруднением выдоха, хрипами на выдохе; может быть и стридор. Однако для детей с БЛД типич- ны и приступы апноэ с брадикардией. Кожные покровы обычно бледные с циано- тичным оттенком. Показатели Ро2 в крови у этих детей в первом полугодии жизни остаются сниженными, нередко достигая 45—50 торр (мм рт.ст.). Обращает на себя внимание стойкость рентгенологической картины легких в виде чередования участков пониженной прозрачности легочной ткани, чаще среднемедиальных от- делов, грубого интерстициального рисунка (фиброза) и участков гипервоздушно- сти. У многих детей периодически повторяются долевые или сегментарные ате- лектазы, а у части детей с тяжелой БЛД развивается трахеобронхомаляция. При изучении функционального состояния легких выявляют: повышение часто- ты дыхания, уменьшение дыхательного объема (при относительно нормальной минутной легочной вентиляции), низкий динамический легочный комплайнс (растяжимость легких), увеличение остаточного объема, признаки повышения ре- зистентности в бронхиолах, высокое Расог крови, подъем артериоальвеолярной разницы Расо2 , гипоксемию. Все это приводит к увеличению работы дыхания и требует повышения калорийности пищи. Очень часты у детей с БЛД приобретенные инфекционные процессы в легких, пневмонии, вызванные не только бактериями, но и грибами. У них всегда тяжело протекают респираторные вирусные инфекции и особенно тяжело вызванные ре- спираторно-синцитиальным вирусом. Персистирующая легочная гипертензия — характернейшее проявление БЛД; она может приводить к правожелудочковой недостаточности, развитию легочного сердца с кардиомегалией, гепатомегалией и задержкой жидкости. Обычно дети с БДД склонны к срыгиваниям, рвоте, аспирации пищевых масс, недостаточно прибавляют в массе, у них развивается гипотрофия типа гипостату- ры. У всех детей с БЛД на первом году жизни отмечаются повторные приступы бронхообструктивного синдрома, высока частота анемий, рахита, а приблизительно у 15% детей в возрасте 3—4 лет проявляются приступы бронхиальной астмы (Де- ментьева Г.М. и др., 2000).
Диагноз. Общепринятых критериев ранней диагностики БЛД нет. Предложены следующие четыре критерия для диагностики БЛД: • необходимость ИВЛ по крайне мере в течение 6 дней (по нашему мнению, в течение трех дней) на первой неделе жизни (обычно с положительным дав- лением на выдохе и длительным высоким F102); • Рао2 в крови 50 торр (мм рт.ст.) и менее, и для подъема его необходима кис- лородотерапия до возраста более 28 сут. (по Jobe А.Н. и Bancalari E.H., 2001, до 36 нед. гестационного возраста); • хронический респираторный дистресс (одышка, ретракция грудной клетки, дыхательные шумы, выявляемые при аускультации или слышимые на рас- стоянии) и наличие признаков явной дыхательной недостаточности и при- знаков периодического бронхообструктивного синдрома, продолжающихся не менее 28 суток; • торпидные рентгенологические изменения — в легочных полях плотные оча- ги (зоны фиброза) чередуются с зонами повышенной прозрачности, т.е. ги- перинфляции («пчелиные соты»), диафрагма опущена, межреберные проме- жутки расширены, тень сердца увеличена в размерах, контуры сердца неот- четливые, размытые. Согласно A.H.Jobe и Е.Н.Bancalari (2001), выделяют три степени тяжести БЛД: Легкая — потребность в кислородной поддержке до 28-го дня жизни и старше, но ее прекращение до 36 нед. гестационного возраста. Средней тяжести ~ потребность в кислородной поддержке до 28-го дня жизни и старше, но Fio2 <0,3 в 36 нед. гестационного возраста. Тяжелая — необходимость в кислородной поддержке в 36 нед. гестационного возраста с F1O2 >0,3.
Лечение править
Лечение БЛД симптоматическое и включает кислородотерапию, диетотерапию, режим, фармакотерапию: применение бронхолитиков, диуретиков, глюкокортикостероидов, антиоксидантов.
Лечение БЛД часто требует проведения ИВЛ и/или обеспечения кислородом в течение недель или месяцев. Давление в аппарате ИВЛ и концентрацию кислорода в подаваемом воздухе необходимо максимально уменьшить. Однако при этом нельзя допустить развития гипоксемии, поскольку низкое раО2 способствует спазму сосудов легких и может привести к легочной гипертензии, развитию легочного сердца и правожелудочковой недостаточности. Возможно поддержание РаСО2 на уровне 45-60 мм рт.ст., при рН более 7,25, сатурации кислородa - 90-95%, РО2 - 55-70 мм рт. ст. При торпидной гипоксемии, требующей высокого давления на выдохе, применяются курсы высокочастотной осцилляторной ИВЛ, что позволяет уменьшить длительность вентиляции, баротравму и частоту БЛД.
Обязательным является контроль за оксигенацией крови и концентрацией кислорода во вдыхаемой смеси. Предпочтение отдается непрерывному транскутанному мониторингу РО2 или показателям насыщения крови кислородом. После прекращения ИВЛ осуществляют дотацию кислорода в концентрации, позволяющей поддерживать РО2 на уровне 55 мм рт. ст. Когда эти параметры стабильны у ребенка, находящегося в кислородной палатке с содержанием кислорода менее 30%, можно переходить на подачу кислорода через носовой катетер. Срок госпитализации может быть сокращен путём внедрения программы кислородотерапии на дому. С этой целью используются кислородные концентраторы.
В связи с повышенными метаболическими потребностями при дыхательной недостаточности принципиальное значение имеет обеспечение адекватной калорийности питания, равной 120-140 ккал/кг/сут. В зависимости от состояния новорожденного питание может осуществляться парентерально (с введением аминокислот из расчета белка 2-3 г/кг/сут и жировых эмульсий из расчета 0,5-3 г/кг/сут) или с помощью назогастрального зонда. Раннее введение коллоидных растворов в парентеральное питание (до 5-6 дня жизни) увеличивает риск развития БЛД. Суточное количество жидкости ограничивают минимальными потребностями - 100-120 мл/кг/сут из-за опасности развития отека легких, особенно при персистирующем артериальном протоке.
Необходимо обеспечить максимально возможный покой и оптимальный температурный режим, поддерживая температуру кожи на уровне 36,5оС. Фармакологическое воздействие при БЛД обусловлено наличием у этих больных персистирующего отека легких, бронхиальной гиперреактивности, воспалительного процесса в дыхательных путях, постоянным действием повреждающих факторов и течением процессов репарации. У детей с БЛД в неонатальном периоде отмечается положительный эффект после ингаляционного введения сальбутамола и беродуала. Для улучшения дренажной функции бронхов проводится вибрационный и перкуссионный массаж грудной клетки. Важно своевременное удаление мокроты из интубационной трубки. Для улучшения мукоцилиарного клиренса применяются муколитические препараты: ацетилцистеин, амброксол энтерально или в ингаляциях через небулайзер.
Диуретики применяют у детей с БЛД для улучшения легочной эластичности и уменьшения резистентности дыхательных путей за счет выведения излишков натрия и воды, при этом уменьшается потребность в дополнительном проведении кислородотерапии, хотя её продолжительность может не уменьшаться. Фуросемид (1 мг/кг в/в или в/м или 2 мг/кг внутрь) от 1 до 3 раз в день применяется короткое время (до 1 недели), так как длительное его использование вызывает гиперкальциурию и как следствие - остеопороз, переломы, нефрокальциноз.
Для длительной диуретической терапии (до 2-2,5 месяцев) наиболее подходит сочетание гипотиазида (хлортиазида) по 2 мг/кг/сут и спиронолактона (верошпирона) 2 мг/кг/сут внутрь в два приема. Эти препараты вызывают менее выраженные электролитные нарушения. С 1980-х годов для лечения БЛД стали применять дексаметазон. Существует несколько объяснений эффектов стероидов, ведущих к улучшению функции легких: поддержание бета-адренергической активности, стимуляция продукции антиоксидантов, стабилизация клеточных и лизосомальных мембран, торможение агрегации гранулоцитов и улучшение легочной микроциркуляции, угнетение синтеза простагландинов и лейкотриенов, выведение из легких избытка жидкости, супрессия цитокиновой индукции воспалительной реакции в легочной ткани.
Побочные эффекты при назначении стероидов многочисленны. К ранним осложнениям относят повышение частоты нозокомиальных инфекций, в том числе кандидозов, перфораций и кровотечений желудочно-кишечного тракта, артериальной гипертензии, гипергликемии, гипертрофической кардиомиопатии, отмечаются также задержка роста, транзиторная супрессия функции надпочечников. Отдаленные осложнения включают снижение объема серого вещества головного мозга на 35%, повышение частоты детского церебрального паралича и ухудшение психомоторного развития, слепоты. В связи с этим использование декстаметазона для лечения детей с очень низкой массой тела сократилось.
На основании результатов исследований о последствиях применения дексаметазона у детей с БЛД Американская академия педиатрии приводит следующие рекомендации: 1. Рутинное использование парентерального дексаметазона для профилактики и лечения БЛД у детей с очень низкой массой тела (<1500 г) не рекомендуется. 2. Вне рандомизированных контролируемых исследований применение кортикостероидов должно быть исключительно ситуационным, т.е. у детей, требующих максимальной вентиляционной и кислородной поддержки.
При развившейся БЛД или убедительных клинико-лабораторных данных о высоком риске БЛД особенно у детей с гестационным возрастом менее 30 недель, на 7-10 день жизни обычно назначают дексаметазон. Обычно используется следующая схема: 0,5 мг/кг/сут (2 внутривенных введения или пероральных приема), длительность курса 7 дней. Альтернативой системного применения дексаметазона при БЛД являются будесонид (пульмикорт, бенакорт) и другие ингаляционные стероиды (флутиказон, беклометазон). Суточная доза ингаляционных стероидов составляет примерно 400 мкг/кг, дается в две ингаляции через спейсер (аэрочамбер) или небулайзер. Предварительный анализ результатов многоцентровых испытаний показал, что начатая в первые 3 дня жизни профилактическая терапия будесонидом у недоношенных детей менее 32 недель гестации с тяжелым СДР приводит к достоверному снижению частоты БЛД и укорочению длительности ИВЛ. Обычный курс терапии - 3 дня, но у ряда детей его продлевали до 15 дней (Шабалов Н. П., 2000).
Учитывая важную патогенетическую роль инфекционного воспаления в развитии БЛД, при наличии внутриутробной инфекции, трахеобронхита, пневмонии назначается антибактериальная терапия. Выбор антибиотика производится с учетом предполагаемого возбудителя: цефалоспорины III поколения, имипенемы, аминогликозиды назначаются при частом внутрибольничном инфицировании аэробными грамотрицательными бактериями; макролиды - при атипичной этиологии инфекции.
В настоящее время все парентеральные препараты витамина Е исключены из общей практики из-за неудачных результатов применения, вероятно в связи с мембраностабилизирующим действием, а введение витамина Е внутрь ассоциируется с повышением частоты некротизирующего язвенного колита, что может быть связано с высокой осмолярностью препарата. Нет доказательств того, что витамин Е влияет на частоту или тяжесть БЛД. Вместе с тем, в некоторых отделениях новорожденным с массой тела менее 1 кг или 1,5 кг сразу после рождения однократно внутримышечно вводят 20 мг/кг препарата. Это меньше, чем доза, использовавшаяся в большинстве исследований. Изучение эффективности применения витамина А у детей с БЛД также не дало убедительных результатов.
В связи с тем, что наиболее тяжелое состояние у больных с БЛД отмечается при присоединении вирусной инфекции, рекомендуется соблюдение строго охранительного режима для ребенка. При развитии симптомов ОРВИ назначаются препараты интерферонов (виферон).
Прогноз.
После неонатального периода течение БЛД вол¬нообразно и зависит от выраженности морфологических и функцио¬нальных нарушений. У большинства больных отмечается медленное, но четкое улучшение и нормализация состояния через 6-12 месяцев. Но у части больных нарушения сохраняются длительно, бронхообструктивный синдром усиливается при интеркуррентной респиратор-ной, чаще вирусной, инфекции. БЛД - одна из причин рецидиви¬рующего бронхообструктивного синдрома у детей.
Дети с БЛД до 7-10 лет склонны к более частому возникновению заболеваний, протекающих с обструкцией дыхательных путей. Тяжелые формы БЛД длятся месяцами и приводят или к гибе¬ли больного (в 20% случаев), или к поздно наступающему клиниче¬скому улучшению с сохранением значительных рентгенологических из-менений.
По наблюдениям Г.М.Дементьевой (1997 г.) у 16-20% детей, выписанных из отделений для недоношенных с диагнозом «бронхолегочная дисплазия», сохраняются патологические изменения в легких и в более старшем возрасте - на 1-4 годах жизни, а у 4% больных бронхолегочная дисплазия в дальнейшем приводит к инвалидности.
Реабилитация править
Этот раздел не завершён. |
Профилактика править
- Первичная профилактика
Профилактика невынашивания, уменьшение продолжительности ИВЛ и снижение концентрации кислорода во вдыхаемой смеси у недоношенных, находящихся на ИВЛ.
- Вторичная профилактика
БЛД является фактором риска тяжёлого течения респираторно-синцитиальной (РС) инфекции. Для профилактики тяжёлой РС-инфекции в США, Евросоюзе и других странах (всего более 60) применяется паливизумаб, моноклональное гуманизированное антитело против РС-вируса, в России препарат Синагис. Так как препарат дорогостоящий, дети с диагнозом БЛД имеют право на инъекции по квотам.
Прогноз править
БЛД может приводить или способствовать развитию таких заболеваний дыхательной системы, как рецидивирующий бронхообструктивный синдром (РБОС), острые бронхиолиты, особенно связанные с респираторно-синцитиальной вирусной инфекцией, хроническая дыхательная недостаточность, ателектазы, синдром хронической микроаспирации, пневмония. Описаны сочетания БЛД с синдромом крупа, врождёнными пороками развития лёгких, трансформация в хронический бронхиолит с облитерацией (ХбсО), бронхиальную астму, рецидивирующий обструктивный бронхит (РОБ). У детей с БЛД обычны расстройства питания, часто связанные с длительной интубацией. У таких детей нередко наблюдается орально-тактильная гиперчувствительность (также известная как оральная аверсия).[1]
Примечания править
- ↑ Gaining & Growing. «Bronchopulmonary dysplasia» Архивная копия от 7 мая 2021 на Wayback Machine, Gaining & Growing, 20 марта, 2007. (Retrieved 12 июня, 2008.)